El farmacólogo español Juan Carlos Izpisúa lleva años tratando de escudriñar lo que ocurre dentro de las moléculas de ese puñado de células que componen los embriones ‘jóvenes’. El último avance, presentado bajo el nombre de blastoide, abunda en una idea: es difícil trabajar con embriones reales en laboratorio y está terminantemente prohibido implantar cualquiera editado genéticamente para desarrollar luego un ser humano.
Su equipo, junto con el de la Universidad Católica de Murcia (UCAM) también presentó este verano una quimera de mono-humano, un embrión con células de ambas criaturas. ¿Qué se persigue con estas técnicas?
¿Para qué crear embriones artificiales?
La generación de estos ‘blastoides’, ahorra dos pasos: el uso de óvulos y espermatozoides; y, tras la fecundación, trabajar con el embrión de un potencial ser humano.
«Nos va a permitir estudiar las etapas más importantes del desarrollo embrionario de un organismo y, por consiguiente, estamos convencidos de que tendrá grandes implicaciones para mejorar la salud humana», ha señalado la doctora Estrella Núñez, que trabaja en la distancia con Izpisúa desde la UCAM y que firma con él este estudio, publicado en Cell.
¿Para qué crear quimeras?
En un futuro, para tener incubadoras de órganos implantables. Las quimeras toman prestado su nombre de las figuras mitológicas con cabeza de león, cuerpo de cabra y cola de dragón. En los laboratorios, son embriones de mono a los que se inyectan células de humanos. En concreto, tras haber inactivado aquellas del animal que hubieran desarrollado órganos.
Las células madre de humano que se introducen en el mono son capaces de seguir su curso y formar órganos. De esta manera, se consigue, en teoría, tener órganos humanos en cuerpo de mono. Eso no ha llegado a ocurrir.
El laboratorio de Izpusúa, junto a la UCAM, sí que realizó esta técnica el pasado agosto, pero sólo para comprobar que es posible. Consiguió que proliferasen células de tejido humano en un embrión de primate no humano.
¿Por qué no hacerlo en una placa de laboratorio?
Se hace. El campo de la medicina regenerativa trabaja en la elaboración de tejidos u órganos ‘sueltos’ a partir de células madre, fuera de organismos. En el Hospital Gregorio Marañón de Madrid, por ejemplo, existe una impresora 3D de células madre para tejido coronario. Aún no se pueden imoprimir corazones ‘vivos’, enteros, eso sí.

Con todo, se ha de suponer que un ser vivo es un entorno más favorable para el desarrollo de una parte del cuerpo. De similar forma, investigar con células embrionarias sobre una placa tiene enormes limitaciones.
Como no es posible tampoco estudiar el impacto, por ejemplo, de un nuevo fármaco en un embrión recién desarrollado en el útero, el equipo de Izpisúa y Núñez han inventado este blastocito (embrión muy inicial) de diseño.
Se puede investigar con embriones sobrantes de clínicas de fertilidad, por ejemplo, hasta el día 14 desde su formación. Ahí hay polémica: algunos investigadores piden que se revise esa regulación. ¿Con el blastoide podríamos saltarnos ese límite?
Pero, ¿está vivo ese ‘blastoide’?
Igual que humanoide no es humano, blastoide no es blastocito. Aunque un embrión, técnicamente, sí está vivo. Es un ser viviente como lo son las células que lo componen, como lo es el óvulo y el espermatozoide de donde viene. Otra cosa es considerarlo humano.
De igual forma, un blastoide está formado por células, vivitas y coleantes. En este caso, no provenientes de ningún gameto. En este sentido, es algo parecido a la fabricación de órganos con células madre.
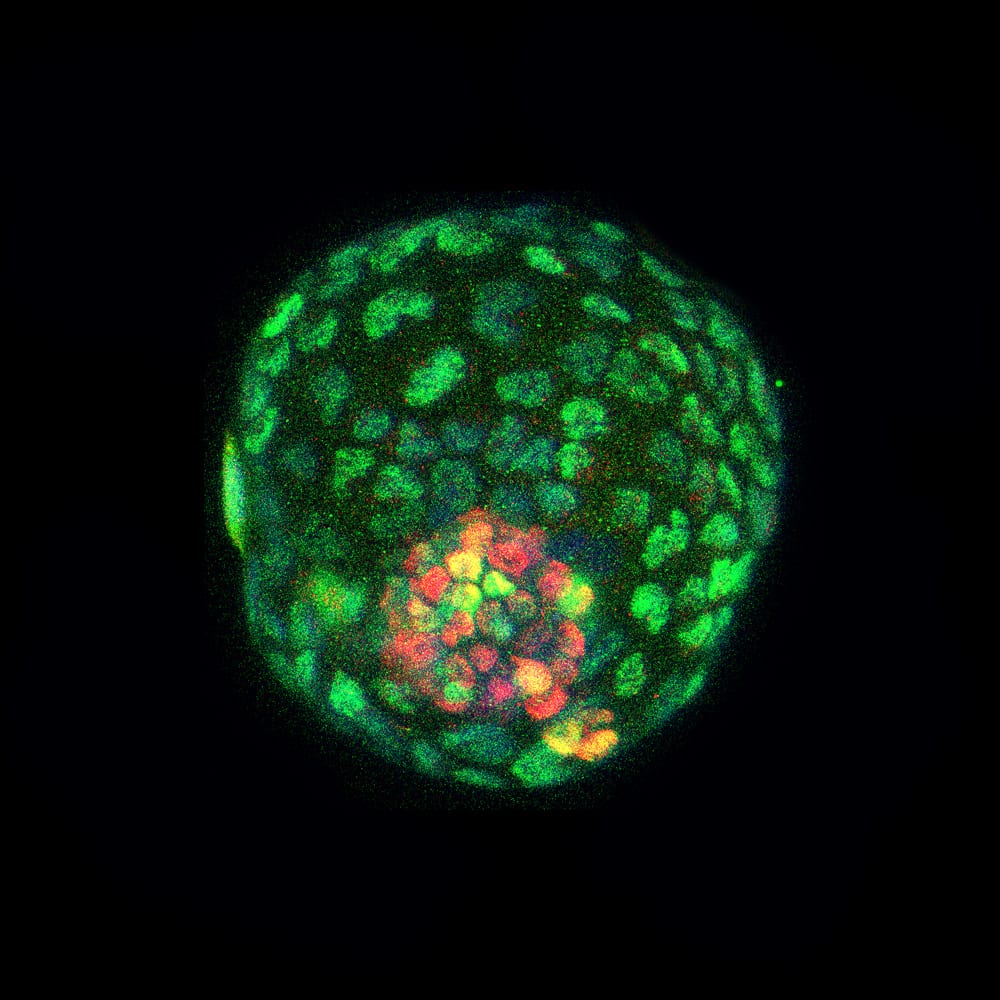
«Los blastoides se parecían a los blastocistos en la morfología y la asignación del linaje celular y los eventos morfogenéticos clave recapitulados antes de la implantación y el desarrollo temprano tras la implantación in vitro«, explican los autores en su trabajo. «Tras la transferencia, algunos blastoides indujeron la decidualización y generaron tejidos vivos, aunque desorganizados, en el útero«.
Con lo que se genera in vitro, ¿se puede crear un humano completo?
Ahora mismo, no. Ni siquiera puede derivar en un embrión viable. El material resultante está desorganizado. Este es de ratón. Pero en su estudio detallan que cuando vieron lo que realmente se había formado in vitro, observaron «los tres tipos de células propias de blastocitos (naturales) con similar transcripción genética».
«Los blastoides proporcionan una plataforma única para estudiar la embriogénesis temprana y allanan el camino para crear embriones sintéticos viables mediante el uso de células cultivadas».
“Estos estudios nos ayudarán a comprender mejor el comienzo de la vida, cómo a partir de una sola célula se pueden generar millones de ellas«, explica el doctor Izpisúa.
«Es importante destacar que este trabajo evita el uso de embriones naturales», ha señalado en una nota difundida por la Universidad Católica de Murcia.
¿Evita esto usar células cuyo origen está en fetos abortados?
(Actualización, junio 2020) Primero en lugares como Estados Unidos y después en España, se ha abierto cierta polémica al asociarse el desarrollo de nuevas vacunas con el uso de fetos abortados. La realidad es que no se usan fetos ni embriones como tales en la creación de este tipo de medicamentos.
Sí se usan células derivadas de fetos muy concretos de hace décadas. Se puede ver en los trabajos con vacunas contra el nuevo coronavirus, con células provenientes de un protorriñón y una protorretina. De manera precisa, en cuatro futuras candidatas a vacunas de las que usan la tecnología por la que se usa a otro virus para introducir los elementos del SARS-CoV-2 que nos protegerán.
Estas vacunas parten, sobre todo, de células fetales conocidas como HEK-293. No quiere decir que se hayan abortado fetos para hacer la vacuna. HEK-293 es un producto derivado de un feto concreto de un aborto legal, en Alemania, producido en 1972.
Tal y como recuerda Meredith Wadman en Science, se tomaron células de riñón de aquel feto. Se modificaron hasta convertirlas en un producto que se multiplica en placas desde entonces.
Las células derivadas se han utilizado desde la década de 1960 para fabricar vacunas, incluidas las actuales contra la rubeola, la varicela, la hepatitis A y el herpes zóster. También se han utilizado para fabricar medicamentos contra la hemofilia, la artritis reumatoide y la fibrosis quística.
No todas las vacunas en las que se trabaja necesitan de esta tecnología. Pero, por el momento, no hay alternativa artificial o animal a ellas cuando tienen que entrar en juego. Según Andrea Gambotto, científica de vacunas de la Facultad de Medicina de la Universidad de Pittsburgh «su origen humano es importante. Las células [no humanas] cultivadas pueden producir las mismas proteínas, pero estarían aderezadas con diferentes moléculas de azúcar, lo que, en el caso de las vacunas, corre el riesgo de no dar respuesta inmune específica», señala esta vacunóloga en Science.
¿Servirán estas técnicas para curar enfermedades en el futuro?
Se sabe muy poco sobre el desarrollo de los blastocistos naturales. Los modelos animales, como ratones, producen estas estructuras en pequeñas cantidades y, por tanto, no se pueden evaluar fácilmente los efectos en su desarrollo por la falta de nutrientes, la exposición a toxinas o una variedad de mutaciones genéticas o epigenéticas. «Este trabajo permitirá realizar importantes investigaciones sobre defectos tempranos en el desarrollo embrionario», dice el profesor Jun Wu, otro de los autores del estudio.
Ahora, el equipo investigador trabaja en combinar las herramientas de edición, como el corta pega de genes CRISPR/Cas9, con su nuevo modelo “blastoide”. Podrán estudiar cambios genéticos que llevan a la pérdida del embarazo o el efecto de fármacos en estas células.
¿Tiene esto algo que ver con las gemelas chinas editadas genéticamente el año pasado?
No. Al menos directamente. En diciembre de 2018, el genetista chino He Jiankui aseguró haber usado CRISPR para editar los genes de los embriones de unas niñas para evitar la posibilidad de portar VIH.
Las niñas nacieron, libres de la carga genética que nos hace vulnerables a portar el virus del sida. Eso es considerado eugenesia y es completamente ilegal en todas las partes del mundo. Incluida China, que es más laxa que Estados Unidos y mucho más que Europa en ciertas consideraciones a la hora de investigar en genética (la UE considera el CRISPR una técnica transgénica).
Como señala el equipo de Izpisúa, editar genéticamente un embrión artificial hace las cosas bastante más fáciles. Por otro lado, los trabajos con quimeras (de mono, cerdo y ratón) no tienen que ver con el CRISPR. Se hicieron en China, pero por una cuestión de infraestructura, según señaló en doctor. También de fondos.
Los investigadores creen que, trabajando en la optimización del proceso, podrán obtener blastoides completamente funcionales, capaces de desarrollarse hasta las etapas en que se forman diferentes órganos primordiales y, por lo tanto, ser las semillas de los “organoides” que podrían usarse como fuente para el trasplante de órganos. “Con el tiempo y los recursos suficientes, estos primeros estudios tendrán grandes implicaciones para mejorar la salud humana», apunta Wu.




Me parece imprescindible el evitar la eugenesia. Pero mí lo que me preocupa también es si en el intento de fabricar órganos humanos en un soporte animal se llegarán a usar no ya quimeras sino animales completamente desarrollados, hacer nacer animales para extraerles el órgano de que se trate y eliminarlos, como "fábricas de órganos". Eso sería una crueldad enorme