El cólera parecía que había vuelto a saltar en España 43 años después del último caso no importado, registrado en Melilla. Una menor tuvo que ser hospitalizada tras consumir agua de un pozo de su finca familiar en Toledo. Y, en efecto, se contagió de la bacteria de produce el cólera. Pero los últimos análisis del Instituto de Salud Carlos III no encontraron la toxina que caracteriza a esta enfermedad. No era exactamente del tipo bacteriano que produce un caso de cólera.
La chica, hospitalizada y dada de alta en Madrid, se ha recuperado, mientras que la Junta de Castilla-La Mancha ha precintado la propiedad. Según informa Oriol Güell en El País, las investigaciones en marcha tratan de confirmar el origen del agua contaminada y si hay más afectados.
Esta mañana, la directora general de Salud Pública de Madrid, Elena Andradas, señalaba que “se ha producido un caso de cólera diagnosticado en la Comunidad de Madrid (aunque el contagio fue en la finca toledana), que se comunica no sólo al Ministerio de Sanidad”. La Consejería de Sanidad castellanomanchega y el ministerio han pasado a no considerarlo un caso de cólera como tal, sino una “gastroenteritis por bacteria Vibrio cholerae no toxicogénico”. Técnicamente, la bacteria del cólera.
¿Qué causa el cólera?
El cólera es producido por la toxina que produce una bacteria viva, no un virus. Según la Organización Mundial de la Salud, es una enfermedad diarreica aguda causada por la ingestión de alimentos o agua contaminados con el bacilo (bacteria con forma de barra) Vibrio cholerae.
A lo largo del siglo XIX, el cólera se propagó por el mundo desde su reservorio original en el delta del Ganges, en la India. Seis pandemias posteriores mataron a millones de personas en todos los continentes. La actual (séptima) pandemia comenzó en Asia meridional en 1961 y llegó a África en 1971 y a las Américas en 1991. En la actualidad, el cólera es endémico en muchos países.
Según el Boletín epidemiológico del Instituto de Salud Carlos III, en 2017, Navarra declaró un caso importado de la India. En 2018, Cantabria registró otro y La Rioja notificó un caso del que no se conoce el origen. Los seis casos fueron importados.
¿Por qué no lo han considerado exactamente cólera, pese a estar la bacteria?
Hay distintos serogrupos (a veces llamados ‘cepas’) de Vibrio cholerae. Sólo dos causan brotes. El O1 ha sido el causante de todos los recientes. El O139, que se identificó por vez primera en Bangladesh en 1992, causó brotes en el pasado, pero recientemente solo se ha identificado en casos esporádicos y siempre en Asia. No hay diferencias entre las enfermedades causadas por uno y otro serogrupo.
Según informa el Instituto de Salud Carlos III, otros serogrupos distintos al O1 y O139 “pueden ser patógenos. Además, los serotipos que no producen la enterotoxina colérica también pueden causar enfermedades en humanos como, por ejemplo, enteritis”. Este parece ser el caso de la paciente española. No obstante, Sanidad ha señalado que se trataría del serogrupo O1, pero sin presencia de la toxina colérica, recoge Efe.
¿Cuáles son los síntomas del cólera?
Esencialmente, diarrea. Aunque a veces es asintomática. Pueden pasar entre 12 horas y 5 días desde que se ingiere la sustancia contaminada y la aparición de los síntomas.
La mayoría de las personas infectadas por V. cholerae no presentan síntomas; sin embargo, la bacteria está presente en sus heces durante los promeros 10 días siguientes a la infección. La OMS deja claro que la mayoría de los casos sintomáticos son leves o moderados. Sólo una minoría presenta diarrea acuosa aguda con deshidratación grave, que puede ser letal si no se trata.
¿Cómo se transmite el cólera?
Básicamente, se transmite al ingerir productos contaminados, alimentos o, sobre todo, agua sin tratar. también por contacto e ingesta accidental de restos fecales con presencia de la bacteria.
La transmisión del cólera está estrechamente ligada a un acceso insuficiente a agua potable y a instalaciones de saneamiento. Las zonas de riesgo típicas son las barriadas periurbanas y los campos de desplazados internos o de refugiados. Nunca se han producido epidemias a partir de cadáveres no infectados.
¿Es el cólera mortal?
El cólera sigue siendo una amenaza mundial para la salud pública y un indicador de inequidad y falta de desarrollo social. Los investigadores calculan que cada año hay en el mundo aproximadamente entre 1,3 y 4 millones de casos de cólera, y entre 21.000 y 143.000 defunciones por esta causa.
Pero la OMS destaca que tiene que ver, sobre todo, con las condiciones sanitarias de los países donde más muertes causa. La mayoría de los casos se abordan como cualquier otra diarrea: suero de rehidratación. Los pacientes adultos pueden necesitar hasta 6 litros de suero para tratar una deshidratación moderada en el primer día.
Los enfermos con deshidratación grave corren el riesgo de sufrir un shock y necesitan la administración rápida de líquidos intravenosos. El médico o médica puede prescribir antibióticos apropiados y zinc (en menores de 5 años) para acortar la duración del cólera y la excreción fecal de V. cholerae.
No se recomienda la administración masiva de antibióticos porque no tiene efectos demostrados sobre la propagación del cólera y puede contribuir a la resistencia de la bacteria. Con un tratamiento rápido y apropiado, la tasa de letalidad debe ser inferior al 1%.
¿Hay riesgo de epidemia de cólera en España?
La clave está en el agua. En concreto, si la bacteria saltase y se reprodujese en la red de abastecimiento. Como explicaba a Newtral.es Antonio Lastra de la Rubia, director de innovación en redes del Canal de Isabel II, el control de la calidad de las aguas es constante. Además, el 99,3% del agua ‘del grifo’ (de una red de abastecimiento) que circula en España es potable.
El agua captada para red, a diferencia de la de un pozo de finca, siempre se clarifica, se filtra (con carbón activo) y se clora. El desinfectante permanece activo hasta que llega a los domicilios.
Para Jacob Lorenzo-Morales, Director del Instituto Universitario de Enfermedades Tropicales y Salud Pública de Canarias de la Universidad de La Laguna, “el riesgo es casi nulo para la población en general. El caso se ha dado en una finca con agua no potable”.
Para este experto en parasitología, “con los controles de calidad del agua que hay en nuestro país, tendría que ocurrir una catástrofe para que llegara contaminación a las redes de agua de abasto”, apunta en SMC España.
¿Cómo ha llegado la bacteria a ese pozo?
Este es el gran enigma en este momento. Para la presidenta de la Asociación de Médicos de Sanidad Exterior (AMSE) Mar Faraco, “habrá que esperar a las investigaciones epidemiológicas ya, seguro, en marcha”. Para la doctora, que también ha analizado lo ocurrido en SMC, “intriga cuál es la fuente de contaminación inicial, el cómo ha llegado el vibrio [género de bacterias] allí”.
Tal y como explican a Efe fuentes sanitarias, encontrar esta bacteria en España no es frecuente, pero tampoco es la primera vez, pues se transmite al consumir agua o alimentos contaminados, como ha sido este caso. Las aguas del pozo que bebió la niña estaban en muy mal estado.
Como siempre que surge una sospecha de cólera, se prepara todo un dispositivo de investigación, que pasa por el precinto del lugar para la toma de muestras y el análisis y control no solo de las aguas de la finca, también de sus aledaños.
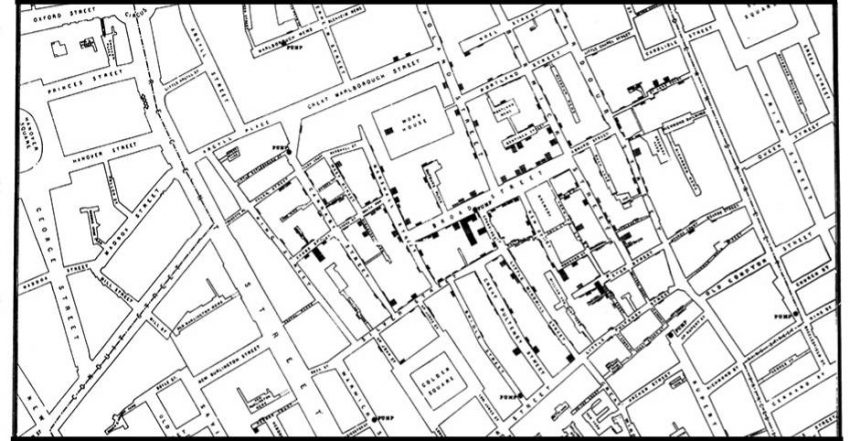
El mapa que salvó miles de vidas
Las líneas marítimas que unían Bombay con Londres, trajo consigo el cólera a Londres en varias oleadas a lo largo del siglo XIX. Arrancaba septiembre de 1854 y los muertos empezaban a agolparse en el barrio del Soho. El cólera estaba causando estragos. Familias enteras agonizaban en oscuras habitaciones. Más de dos millones de protelarios habitaban esta barriada londinense en condiciones de miseria.
Las crónicas hablan de montañas de huesos, animales muertos, heces y basura. Aguas fecales hacías del Támesis una cloaca a cielo abierto. Londres olía mal y por aquel tiempo se pensaba que enfermedades como el cólera se transmitían por el aire, por las miasmas fétidas. Por eso se afanaban en diluir todo lo que oliese mal en las aguas. Incluidas las ‘potables’.
El anestesista John Snow no lo tenía tan claro. Así que inició unas pesquisas holmesianas para dar con el foco de aquel brote de cólera mortal. Se entrevistó con decenas de familias del barrio. Y como un detective, plantó un mapa enorme en una pared que fue ensortijando de marcas. Y de repente, todos los hilos apuntaban a un sitio: una fuente de agua en Broadstreet.
No sin oposición vecinal, consiguió que retiraran la palanca al surtidor, pues estaba convencido que era el agua lo que estaba propiciando aquellas infecciones. La fuente se perfilaba como la principal sospechosa: no hubo un solo enfermo de cólera entre los obreros de la cervecería que había en la misma calle. Por supuesto, ellos no bebían agua. La cerveza les salvó de la diarrea.
Tras clausurar la fuente, los casos nuevos se desplomaron. Pero seguía faltando la prueba irrefutable de la vía acuática de la infección. El reverendo del barrio, Henry Whitehead, estudió el mapa de Snow. Eso le llevó a una familia que confesó que arrojaba las heces de unos pañales de un bebé infectado a su fosa séptica. La excavaron y vieron que es estaba filtrando a la fuente de Broadstreet.
En aquellos años no se sabía de la existencia de bacterias, eso sí. Pasteur definió con claridad la teoría de los gérmenes, y Pacini y Koch por fin pusieron cara al cólera al aislar al Vibrio cholerae.
Toda esta historia se cuenta en el El Mapa Fantasma, el libro del divulgador neoyorquino Steven Johnson que Capitán Swing publicó en español en 2020.
- Sobre características y cifras del cólera en el mundo, ‘Factsheet’ de la Organización Mundial de la Salud
- El cólera en España, casos importados, en el Boletín Epidemiológico del ISCIII
- Tratamiento del agua en España, Antonio Lastra de la Rubia, responsable de innovación de redes del Canal de Isabel II
- Jacob Lorenzo-Morales, Director del Instituto Universitario de Enfermedades Tropicales y Salud Pública de Canarias de la Universidad de La Laguna
- Mar Faraco, Asociación de Médicos de Sanidad Exterior (AMSE)